Regulasi Antibiotik yang Lesu Tanpa Sanksi
Indonesia menempuh waktu bertahun-tahun untuk mengatur penggunaan antibiotik. Sayangnya, regulasi dibuat tanpa sanksi.

Antibiotik alami temuan peneliti dari Ma Chung Research Cetre for Photosyntetic Pigments (MRCPP) Universitas Ma Chung ditunjukkan pada Senin (03/02/2020) di Laboratorium Mikrobiologi Universitas Ma Chung. Antibiotik alami tersebut diyakini lebih aman daripada antibiotik sintetis yang selama ini digunakan.
Panjang dan berliku. Itulah situasi yang menggambarkan perjalanan regulasi pengendalian antibiotik di Indonesia. Negara ini menempuh waktu bertahun-tahun untuk mengatur penggunaan antibiotik, salah satu strategi penting dalam menahan laju resistansi antimikroba.
Sayangnya, regulasi yang dibuat dan akhirnya berlaku itu tidak menyertakan unsur sanksi terhadap pihak yang melanggarnya. Akibatnya, aturan yang sudah dibentuk dan memakan waktu panjang itu implementasinya melempem tidak optimal, seolah sekadar formalitas.
Masalah global bakteri kebal atau resistensi antimikroba (antimicrobial resistance/AMR) telah menjadi sorotan serius dan mengemuka pada Sidang Kesehatan Dunia ke-68 Organisasi Kesehatan Dunia (WHO) di Geneva, Swiss (Kompas, 20/5/2015).
Dalam sidang itu, kedaruratan AMR global dideklarasikan. WHO mengeluarkan rencana aksi global (global action plan) dalam penanggulangan AMR. Rencana global ini kemudian diadopsi berbagai negara di dunia. Indonesia merumuskannya dalam Rencana Aksi Nasional Pengendalian Resistensi Antimikroba (RANPRA) Tahun 2020-2024.
Baca juga: Resep Antibiotik di Rumah Sakit Tanpa Pengawasan
Pengendalian penggunaan antibiotik menjadi prioritas kesehatan terpenting di dunia saat ini mengingat kondisi kritis resistensi antimikroba yang kurang disadari oleh awam. AMR adalah ancaman kesehatan terbesar di masa depan yang harus dimitigasi sejak sekarang. Kondisi kritis tersebut bahkan disebut sebagai pandemi senyap.
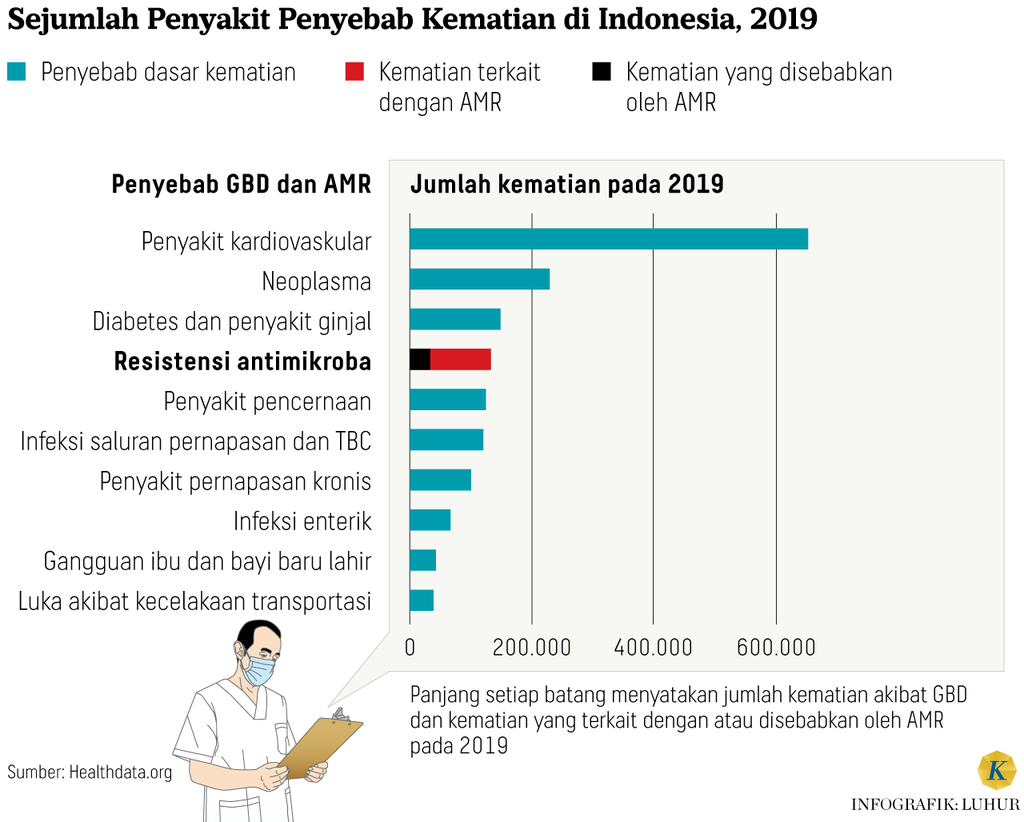
Data terkini berdasarkan hasil penelitian yang diinisiasi oleh University of Washington berdasarkan analisis di 204 negara, pada 2019 saja sebanyak 4,95 juta orang meninggal akibat penyakit infeksi yang kebal/resistan terhadap obat. Sebanyak 1,27 juta orang meninggal akibat langsung dari resistensi antimikroba, dan 1 dari 5 kematian tersebut terjadi di golongan usia anak di bawah lima tahun.
Masih merujuk pada hasil penelitian yang sama, gambaran kematian akibat AMR di Indonesia dapat dicermati dalam infografik berikut ini.

Angka kematian akibat AMR di Indonesia tersebut lebih tinggi dibandingkan dengan kematian akibat penyakit pencernaan, infeksi saluran napas dan tuberkulosis, penyakit kronik pernapasan, infeksi enterik, juga akibat kelainan pada bayi dan ibu melahirkan.
Baca juga: Bakteri Kebal Perenggut Nyawa Kita
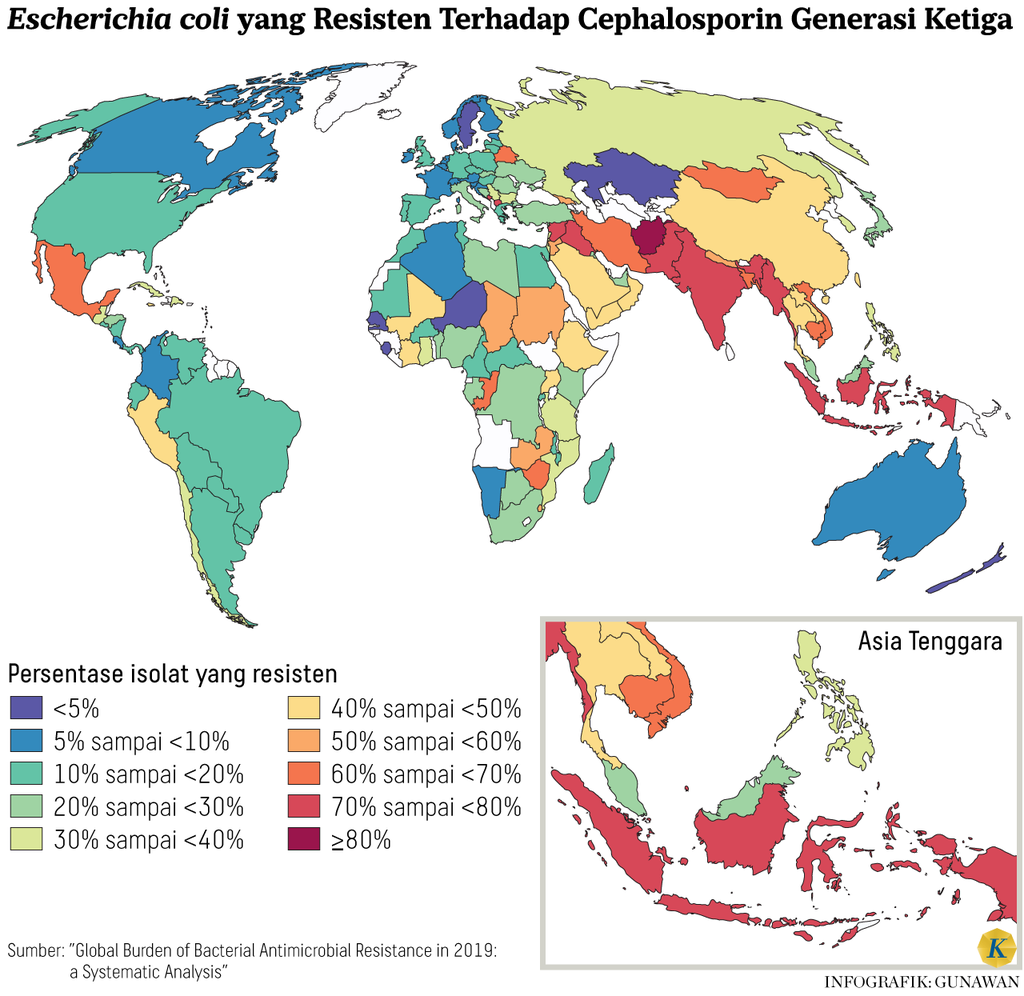
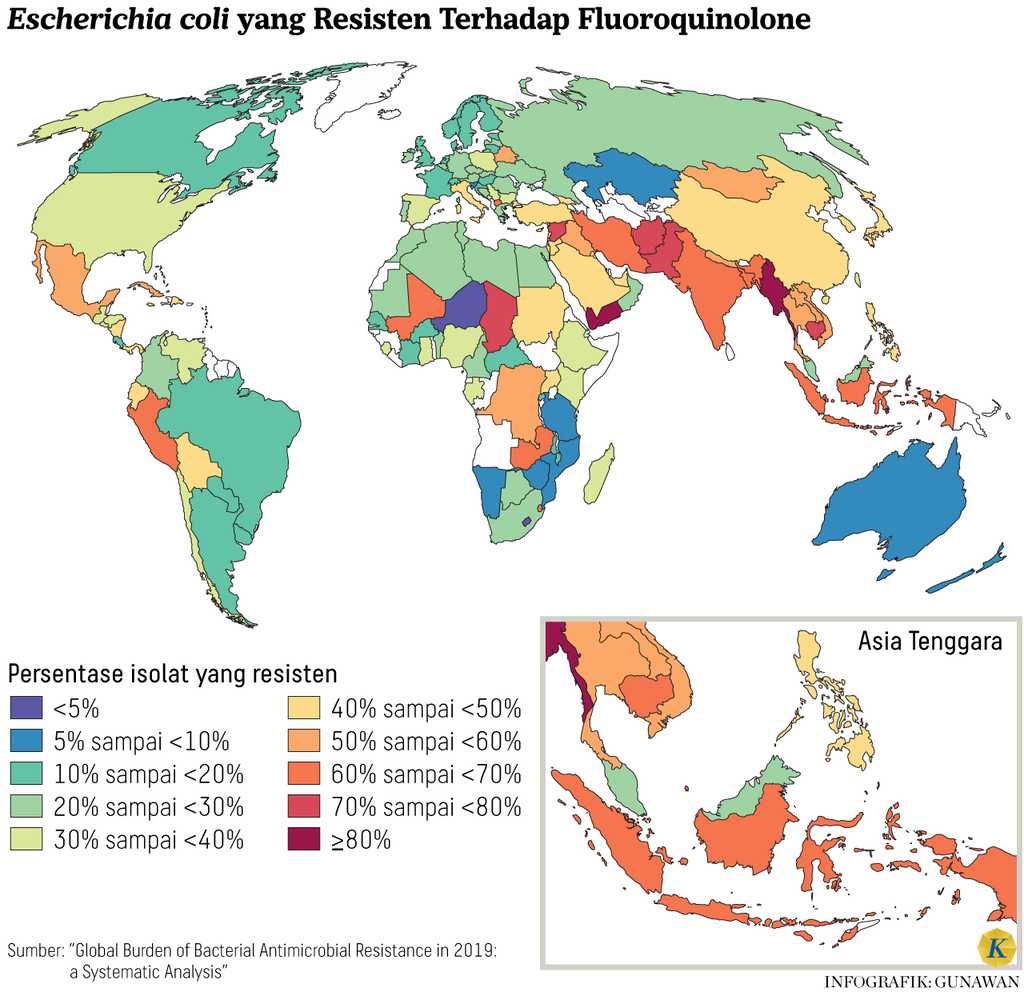
Dari penelitian Antimicrobial Resistant in Indonesia (AMRIN-Study) tahun 2000-2005 pada 2.949 individu di masyarakat, diketahui ada 43 persen Escherechia coli resistan terhadap sejumlah antibiotik, antara lain, ampisilin (34 persen), kotrimoksazol (29 persen), dan klorafemnikol (25 persen). Begitu pula pada 781 pasien yang dirawat di rumah sakit, didapatkan 81 persen Escherechia coli resistan terhadap antibiotik ampisilin (73 persen), kotrimoksazol (56 persen), klorafemnikol (43 persen), siprofloksasin (22 persen), dan gentamisin (18 persen).
Baca juga: Ihwal Upaya Mengubah Paradigma Antibiotik di Indonesia
Studi AMRIN itu menjadi salah satu laporan paling awal yang menunjukkan adanya masalah resistansi antimikroba di Indonesia. Merespons situasi tersebut, Kementerian Kesehatan membentuk proyek percontohan di 20 rumah sakit pendidikan untuk mengendalikan penggunaan antibiotik.
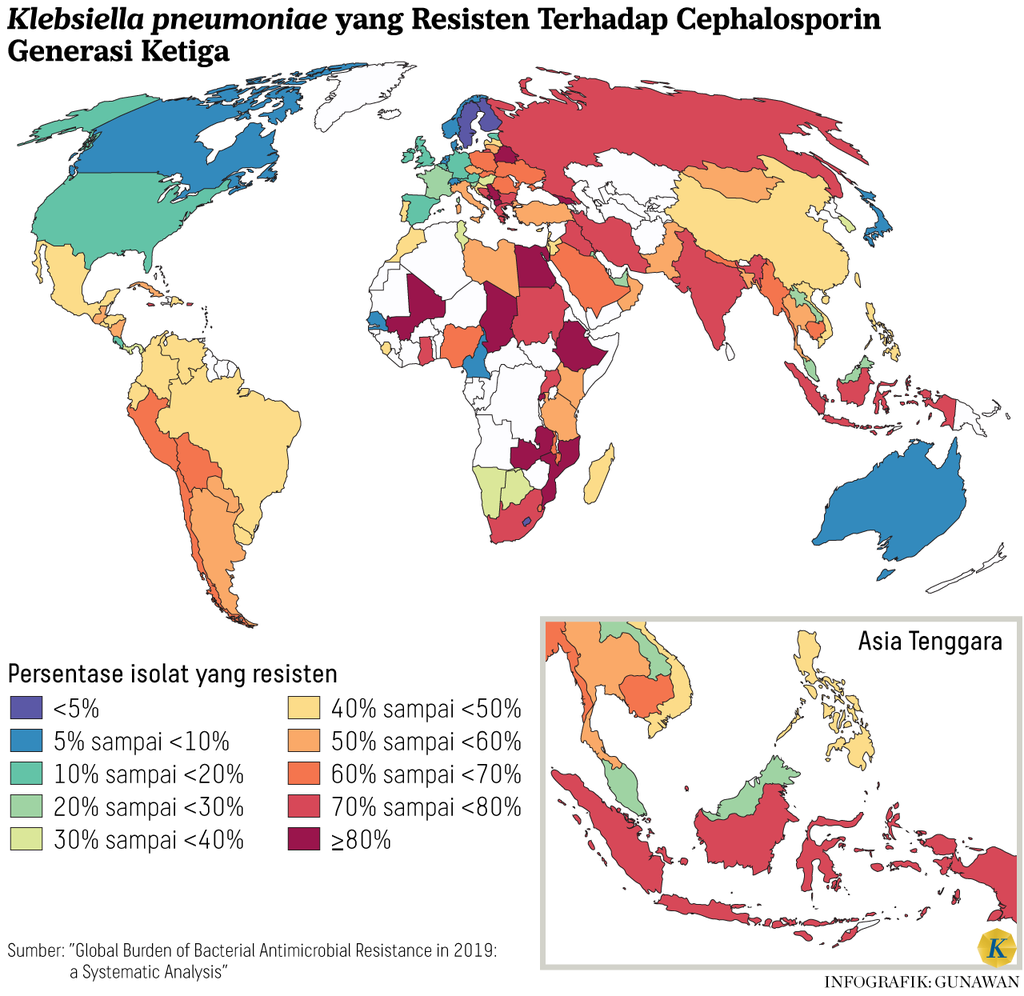
Seperti disebutkan dalam RAN 2020-2024, pemantauan resistensi antimikroba di rumah sakit di Indonesia dimulai sejak 2002, dengan beberapa cara pengamatan, di antaranya memantau ada tidaknya bakteri penghasil enzim Extended-Spectrum Beta-Lactamase (ESBL), seperti Escherichia coli (E. coli) dan Klebsiella pneumoniae (K. pneumonia), dan keberadaan Methicillin-resistant Staphylococcus aureus (MRSA), yakni bakteri stafilokokus yang sudah kebal terhadap beberapa jenis antibiotik, seperti amoxicillin dan penisilin.
Ketua Komite Pengendalian Resistansi Antimikroba (KPRA) periode 2014-2021 Hari Paraton mengungkapkan, merujuk pada dua bakteri penghasil ESBL tersebut, prevalensi bakteri resistan/kebal di rumah sakit di Indonesia saat ini trennya malah meningkat menjadi 67 persen di tahun 2022. Sementara di tahun 2005 kondisinya terpantau masih di angka 9 persen.
Baca juga: Bahaya Bakteri Kebal Ketika Antibiotik Dikonsumsi Serampangan
Menteri Kesehatan 2012-2014 Nafsiah Mboi menuturkan, Indonesia sejak satu dekade lalu telah berupaya mematangkan percontohan penggunaan antibiotik yang bijak di rumah sakit. Nafisah ketika sebagai Menkes juga intens beraudiensi dengan negara-negara lain tentang strategi penanganan resistansi antimikroba.
Dalam wawancara dengan Kompas, Kamis (7/2/2024), Nafsiah ingat telah ada susunan panduan terkait resistansi antimikroba sejak 2014. Kemudian, pada tahun itu juga keluar Surat Keputusan Menteri Kesehatan Nomor HK.02.02/MENKES/273/2014 yang mensyaratkan dibentuknya KPRA di tingkat nasional. KPRA menjadi tim pakar yang menyusun rencana nasional, serta memberi rekomendasi terhadap pengendalian resistansi antimikroba.
”Jadi, bayangkan, dari tahun 2014 dan saat ini terus berlanjut menjadi rencana aksi nasional. Kita sudah mengambil inisiatif untuk memulai (pengendalian antimikroba),” kata Nafsiah.
Selanjutnya, keluar Peraturan Menteri Kesehatan Nomor 8 Tahun 2015 tentang Pedoman Program Pengendalian Resistansi Antimikroba (PPRA) di Rumah Sakit. Regulasi itu bermaksud menjadi acuan untuk pelaksanaan PPRA di rumah sakit agar berlangsung secara baku, terpadu, berkesinambungan, terukur, dan dapat dievaluasi.
Peraturan itu mengamanatkan semua rumah sakit wajib melaporkan kegiatan komite PPRA secara berkala ke Kementerian Kesehatan. Laporan tersebut meliputi pemeriksaan peta kuman rumah sakit serta data penggunaan antibiotik di rumah sakit.
Tak ada sanksi
Meski telah ada acuan pelaksanaan, PPRA yang digagas nyatanya tidak berjalan optimal di rumah sakit. Terlebih, regulasi PPRA tidak memuat sanksi dan berbunyi sebatas anjuran. Padahal, peran komite PPRA di tingkat rumah sakit sangat penting untuk memantau pemberian antibiotik yang rasional yang mendukung prinsip sistem keselamatan pasien (patient safety) dalam sistem layanan rumah sakit. Komite itu menjadi garda depan pengawasan apabila terjadi penyalahgunaan antibiotik di rumah sakit.
Baca juga: Banyak Dokter Masih Serampangan Meresepkan Antibiotik
Hari Paraton mengatakan, pelaksanaan PPRA saat itu salah satunya terkendala karena oknum dokter yang punya preferensi antibiotik tertentu dalam peresepan. Saat itu, upaya edukasi tentang pemberian antibiotik yang bijak di kalangan dokter masih sangat minim.
”Kalau di luar negeri memang, ya, sanksi itu ada. Namun, di Indonesia, tuh, sanksi, kan, susah. Nanti (kalau) ditulis sanksi, tetapi sanksinya juga enggak dijalankan,” kata Hari.
Di satu sisi, komitmen manajemen rumah sakit belum kuat untuk mendukung kerja tim PPRA. ”Ada yang sudah kita latih. Saat itu juga sudah Permenkes Nomor 8 Tahun 2015. Namun, seperti itu hasilnya, rumah sakit masih tidak berdaya mengendalikan penggunaan antibiotik,” tutur Hari.

Pendiri Yayasan Orang Tua Peduli (YOP), Purnamawati S Pujiarto
Demi penguatan komitmen, kemudian RANPRA dibentuk untuk periode 2020-2024. Hal itu tertuang dalam Peraturan Menteri Koordinator Pembangunan Manusia dan Kebudayaan (PMK) Nomor 7 Tahun 2021 yang melibatkan lebih banyak kementerian, lembaga, organisasi profesi, serta para pelaku usaha untuk masalah resistansi antimikroba.
RANPRA terdiri dari enam strategi. Secara garis besar, hal-hal tersebut meliputi peningkatan edukasi, peningkatan surveilans, pengendalian, pengawasan dan penerapan sanksi terhadap pelanggaran, peningkatan teknologi, serta koordinasi terpadu untuk masalah AMR. Unsur penerapan saksi dalam RANPRA ini yang sejauh ini tidak termuat nyata dalam regulasi pemerintah yang dikeluarkan Kemenkes dalam manajemen penatagunaan antibiotik di rumah sakit.
Akreditasi
Upaya yang dilakukan kala itu adalah dengan menyertakan PPRA dalam standar akreditasi rumah sakit. Cara itu dianggap bisa ”memaksa” rumah sakit agar ikut peduli dengan resistansi antimikroba.
Baca juga: Mempertanyakan Kebiasaan Dokter Meresepkan Antibiotik
Komisi Akreditasi Rumah Sakit (KARS) menjadi salah satu lembaga yang mendorong elemen PPRA agar masuk dalam standar akreditasi. Pada 2018, KARS menyertakan elemen pelaksanaan PPRA di dalam Standar Nasional Akreditasi Rumah Sakit (SNARS) yang mereka kembangkan.
Kepala Bidang Teknologi Informasi KARS Djoni Darmadjaja menjelaskan, pelaksanaan itu hanya berlangsung singkat karena terganggu pandemi Covid-19. ”Malang pandemi tidak bisa ditolak. Kita stop kegiatan akreditasi saat itu karena darurat,” ucap Djoni.
Elemen pelaksanaan PPRA lalu masuk dalam Surat Keputusan Menteri Kesehatan Nomor HK.01.07/Menkes/1128/2022 tentang Standar Akreditasi Rumah Sakit. Dalam aturan itu, disebutkan bahwa kehadiran Komite PPRA termasuk sebagai tim penyelenggara mutu yang bertugas membantu direktur rumah sakit dalam mengelola kegiatan peningkatan mutu, keselamatan pasien, dan manajemen risiko di rumah sakit.
/https%3A%2F%2Fasset.kgnewsroom.com%2Fphoto%2Fpre%2F2024%2F03%2F15%2F5da32cb5-7212-467d-a040-8de96e5159dd_jpg.jpg)
Kepala Bidang Teknologi Informasi Komisi Akreditasi Rumah Sakit (KARS) Djoni Darmadjaja, Kamis (25/1/2024).
Sayangnya, menurut Djoni, sejak isu AMR tidak lagi menjadi bagian dari prioritas program nasional (prognas), poin mengenai pelaksanaan PPRA di rumah sakit tidak menjadi mandatory atau kewajiban dalam akreditasi rumah sakit. Dengan demikian, rumah sakit bisa saja mendapatkan akreditasi paripurna (terbaik) sekalipun PPRA tidak berjalan dengan baik.
Detail
Hari Paraton menjelaskan, regulasi resistensi antimikroba selanjutnya dibuat lebih mendetail pada penggunaan antibiotik. Sebab, pada praktiknya antibiotik masih banyak diresepkan tidak sesuai dengan indikasi pasien. Regulasi yang dimaksud adalah Permenkes No 28/2021 tentang Pedoman Penggunaan Antibiotik. Dalam aturan ini diperkenalkan konsep baru bernama penatagunaan antibiotik (PGA).
Konsep PGA mengatur penggunaan antibiotik berdasarkan pembagian golongan ”Access, Watch, dan Reserve” yang disingkat sebagai Aware oleh WHO. Access, Watch, dan Reserve menggambarkan tingkatan antibiotik yang digunakan.
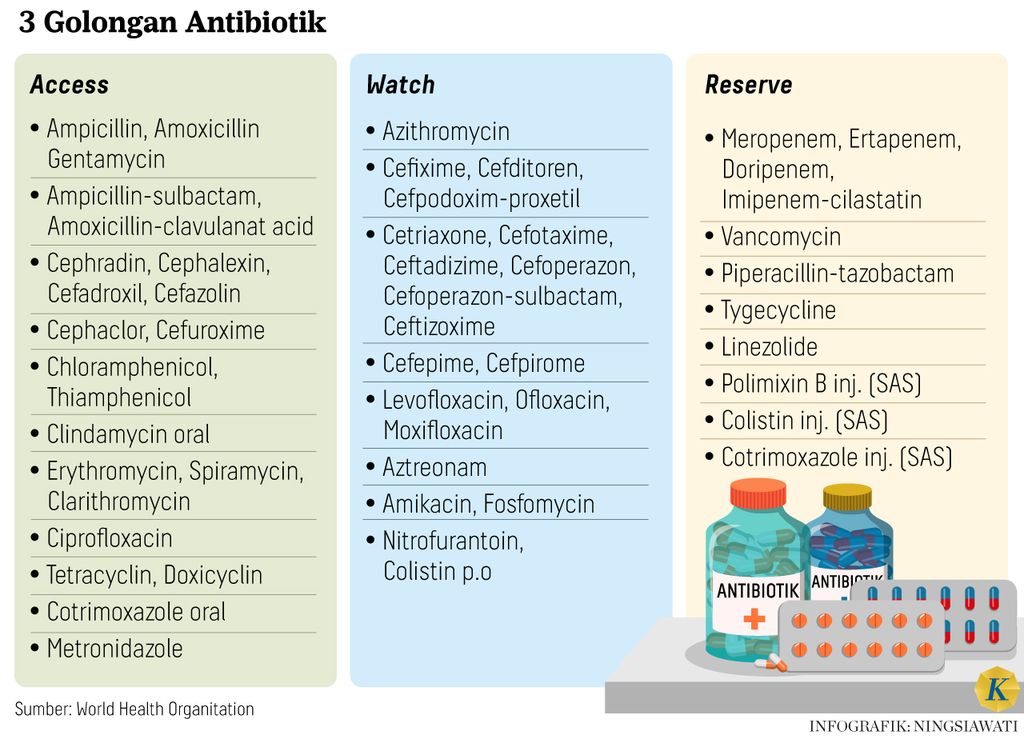
Golongan Access berarti antibiotik untuk infeksi bakteri yang umum terjadi dan tersedia di semua fasilitas pelayanan kesehatan. Golongan Watch berarti antibiotik yang ada di fasilitas pelayanan tingkat lanjut, dan digunakan untuk indikasi khusus ketika antibiotik Access tidak efektif.
Adapun Reserve berarti kelompok antibiotik yang dicadangkan untuk mengatasi infeksi bakteri berat. Obat ini disimpan sebagai pilihan terakhir pada infeksi berat yang sangat mengancam. Daftar Aware dapat dilihat lebih lengkap di dalam regulasi.
Baca juga: Rumah Sakit Menghemat Biaya dari Pengendalian Antibiotik
Meski perangkat aturan makin detail, masih banyak rumah sakit tak patuh dengan panduan penggunaan antibiotik. Menurut Hari, rumah sakit justru menjadi tempat kerap ditemukannya peresepan antibiotik secara tidak rasional.
Dari sekitar 3.000 rumah sakit di Indonesia, menurut Hari yang memiliki laboratorium mikrobiologi baru sekitar 500 rumah sakit. Laboratorium mikrobiologi diperlukan untuk menguji sampel dari pasien dalam rangka mengetahui jenis-jenis bakteri penyebab infeksi. Meski demikian, dengan keterampilan klinis yang baik dan pemeriksaan darah sederhana, menurut Hari dokter sudah bisa memindai perbedaan gejala ketika pasien terinfeksi bakteri atau virus.
”Nah, itu dokter-dokter di rumah sakit itu, selalu menduga-duga saja. Kalau dugaannya betul, ya, sembuh. Kalau salah, yang sembuhnya lama, ganti antibiotik. Kadang-kadang selamat, kadang-kadang enggak selamat,” tutur Hari.
Baca juga: Obat Rasional, Kuncinya Dokter