Titik Kritis Layanan Kesehatan
Tanpa upaya lebih serius dalam mengatasi tekanan terhadap sistem pelayanan kesehatan, angka kematian kasus Covid-19 akan terus meningkat dan kolapsnya sistem pelayanan kesehatan Indonesia adalah keniscayaan.
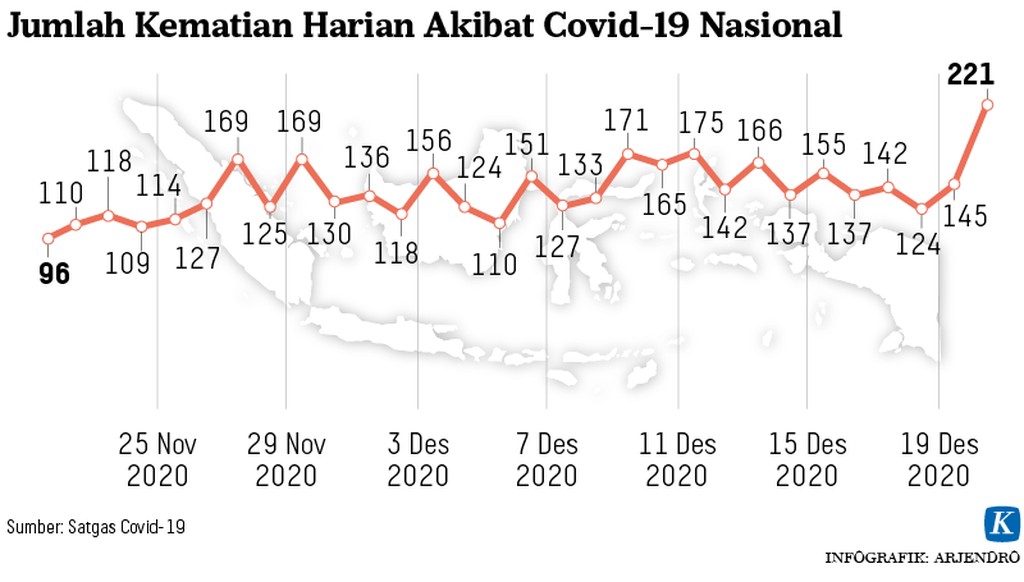
Pemerintah melalui Satgas Covid-19, pada 20 Desember lalu mengumumkan, jumlah kematian kasus Covid- 19 harian mencapai angka tertinggi dalam sejarah pandemi Covid-19 di Indonesia.
Tercatat 221 kasus kematian Covid-19 dilaporkan, yang menyebabkan jumlah akumulasi kasus kematian Covid-19 menjadi 19.880 orang per hari itu. Peningkatan angka kematian Covid-19 merupakan penanda serius adanya situasi kritis dalam sistem pelayanan kesehatan Indonesia dalam mengelola pasien Covid-19.
Baca juga: 200 Kematian yang Tak Perlu
Angka kematian kasus Covid-19 menggambarkan kemampuan sistem pelayanan kesehatan untuk mengelola pasien Covid-19 yang dipengaruhi oleh ketersediaan jumlah tempat tidur, personel, perlengkapan medis, obat-obatan, dan sarana penunjang lain.
Faktor penyebab
Peningkatan angka kematian merefleksikan tekanan kuat pada sistem pelayanan kesehatan di Indonesia yang ditandai juga dengan tingginya keterisian tempat tidur rumah sakit di hampir semua provinsi di Indonesia, terutama di Jawa. Data di beberapa kabupaten dan kota di Jawa Tengah dan Jawa Timur menunjukkan tingkat keterisian tempat tidur di rumah sakit mencapai lebih dari 90 persen, jauh lebih tinggi daripada standar Organisasi Kesehatan Dunia (WHO), yaitu maksimal 70 persen.
Hal ini berakibat pada penumpukan jumlah pasien Covid-19 yang membutuhkan perawatan, keterlambatan penanganan yang mengakibatkan pemburukan kondisi pasien, dan berujung pada kematian. Kontribusi dari kapasitas layanan kesehatan ditunjukkan oleh relatif rendahnya tingkat kematian (case fatality rate/CFR) di Provinsi DKI Jakarta yang mencapai 1,9 persen dibandingkan dengan CFR Provinsi Jawa Tengah yang mencapai 4 persen dan Jawa Timur 6,9 persen.
Layanan kesehatan yang berkualitas mampu meminimalkan tingkat kematian pasien Covid-19.
Dengan kapasitas layanan kesehatan yang relatif lebih besar daripada provinsi lain, DKI Jakarta dapat menangani pasien dengan gejala sedang dan berat dapat lebih segera dan mengurangi risiko kematian. Meskipun DKI mempunyai jumlah kasus konfirmasi terbesar di Indonesia.
Masalah lain terkait layanan kesehatan Covid-19 di Indonesia adalah kualitas pelayanan yang diindikasikan dengan CFR Covid-19 nasional yang lebih tinggi dari rerata global. Layanan kesehatan yang berkualitas mampu meminimalkan tingkat kematian pasien Covid-19.
Baca juga: Manajemen Publik Pandemi Covid-19
Meskipun manajemen klinis kasus Covid-19 masih belum bersifat definitif dengan belum adanya antivirus spesifik untuk Covid-19, pasien dengan gejala sedang, berat, dan kritikal harus mendapat terapi yang bersifat intensif untuk mencegah kematian.

Anggota Pasukan Marinir (Pasmar) 2 mengecek kesiapan ruang isolasi bagi Orang Tanpa Gejala (OTG) Covid-19 di Gedung Mal Pelayanan Publik, Sidoarjo, Jawa Timur, Kamis (11/6/2020). Gedung Mal Pelayanan Publik Sidoarjo kini dijadikan ruang isolasi untuk mempercepat penanganan pasien Covid-19. Sebanyak 45 tenaga kesehatan akan bertugas di ruang isolasi yang mampu menampung 129 pasien tersebut. Angka kasus Covid-19 masih tinggi di Jawa Timur.
Pemberian obat-obatan terkini seperti antivirus remdesivir, antiperadangan Toclizumab, antibodi monoklonal yang bersifat eksperimental, maupun terapi plasma konvalesen harus dilakukan. Selain itu ketersediaan ruang perawatan intensif dan ventilator adalah mutlak bagi pasien kritikal. Modalitas terapi ini sampai sekarang belum terdistribusi secara merata di Indonesia bahkan di Jawa pada tingkat kabupaten dan kota.
Hal ini mengakibatkan pasien yang mengalami pemburukan dari gejala sedang ke berat dan dari berat ke kritis tidak atau terlambat dapat terapi yang seharusnya karena ketiadaan obat-obatan terkini, ventilator, dan ruangan intensif.
Baca juga: Vaksinasi Covid-19
Penambahan ventilator dan ruangan intensif belakangan ini belum mampu menutupi kekurangan yang ada mengingat masalah distribusi kuantitas dan kualitas layanan kesehatan merupakan problem kronik yang sudah berlangsung beberapa dekade di Indonesia.
Tekanan akibat pandemi Covid-19 akan memberikan dampak negatif bagi keberlangsungan sistem pelayanan kesehatan Indonesia.
Dampak
Tekanan akibat pandemi Covid-19 akan memberikan dampak negatif bagi keberlangsungan sistem pelayanan kesehatan Indonesia. Tingginya angka kematian kasus Covid-19 merupakan indikator langsung yang jelas terlihat.
Dampak lain adalah tingginya tingkat penularan Covid-19 pada tenaga kesehatan di Indonesia. Beban kerja berlebih menimbulkan burnout pada tenaga kesehatan, mengurangi kewaspadaan diri dalam perlindungan terhadap infeksi Covid-19, dan juga menurunkan imunitas tubuh. Penularan pada tenaga kesehatan membuat fasilitas kesehatan berpotensi menjadi sumber penularan.
Fasilitas kesehatan yang menjadi sumber penularan akan melakukan pembatasan bahkan penutupan layanan. Hal ini mengganggu keberlangsungan pelayanan kesehatan untuk penyakit lain, seperti diabetes dan kanker.
Baca juga: Bergerak untuk Menghindari Penyakit
Keterlambatan diagnosis dan pengobatan pada penyakit-penyakit ini akan mengakibatkan terjadinya peningkatan angka komplikasi dan kematian yang lazim disebut sebagai excess mortality atau silent pandemic.
Fenomena excess mortality sudah terbukti terjadi di negara maju meskipun masih sulit ditunjukkan di Indonesia karena ketiadaan data. Secara sporadik, penurunan akses pelayanan kesehatan ibu seperti persalinan dengan penyulit dan juga pengobatan penyakit infeksi kronik, seperti tuberkulosis dan HIV/AIDS, sudah banyak dilaporkan di Indonesia, dan berpotensi meningkatkan angka kematian.
Tingginya angka infeksi pada tenaga kesehatan juga berakibat pada tingginya angka kematian tenaga kesehatan di Indonesia. Berkurangnya jumlah dokter akan semakin menurunkan kapasitas layanan kesehatan di Indonesia yang sampai saat ini masih belum memadai.
Dokter merupakan tenaga profesional terlatih yang membutuhkan proses pendidikan minimal enam tahun, bahkan lebih, untuk dokter spesialis dan sub-spesialis. Jumlah dokter yang dihasilkan terutama spesialis dan sub-spesialis juga sangat terbatas mengingat tidak semua fakultas kedokteran di Indonesia berwenang menyelenggarakan pendidikan dokter spesialis dan subspesialis.
Baca juga: Kematian Dokter, Risiko Tugas atau Korban Strategi?
Berkurangnya tenaga kesehatan dengan keahlian yang sangat spesifik ini akan kian memperlebar jurang kualitas pelayanan kesehatan di Indonesia. Pasien dengan kemampuan sosial ekonomi tinggi berobat ke luar negeri untuk dapat pelayanan serupa, sedangkan masyarakat tak mampu tak terpenuhi kebutuhan layanan kesehatannya.
Kerugian terjadi baik dari sisi kesehatan dengan tak tercapainya derajat kesehatan masyarakat maupun dari sisi ekonomi dengan terbuangnya devisa untuk kepentingan pengobatan di luar negeri.
/https%3A%2F%2Fkompas.id%2Fwp-content%2Fuploads%2F2020%2F12%2F761e1c79-7c65-4404-8742-7853f8297044_jpg.jpg)
Para sukarelawan tenaga kesehatan di Rumah Sakit Darurat Wisma Atlet, Jakarta, membuat kegiatan malam seribu lilin, Kamis (24/12/2020) malam.
Langkah mitigasi
Upaya mitigasi untuk mengurangi tekanan terhadap sistem pelayanan kesehatan di Indonesia harus segera dilakukan. Tekanan tersebut dapat dikurangi jika pertambahan jumlah kasus dapat ditekan dan kapasitas layanan dapat ditingkatkan.
Akan tetapi, harus diingat dalam situasi pandemi pertambahan jumlah kasus bersifat eksponensial dan pertambahan kapasitas layanan kesehatan bersifat linier sehingga diperlukan upaya untuk menekan pertumbuhan kasus secara drastis.
Tidak ada formula ajaib dalam hal ini selain mengimplementasikan protokol kesehatan berupa 3M (mencuci tangan, menggunakan masker, dan menjaga jarak) ditambah dengan pembatasan mobilitas masyarakat secara masif dan konsisten.
Baca juga: Kepatuhan terhadap Protokol Kesehatan Covid-19
Tanpa adanya pembatasan mobilitas, implementasi 3M, terutama menjaga jarak, menjadi tidak efektif karena ruang publik yang ada tidak dirancang untuk mengakomodasi aktivitas publik dengan menjaga jarak.
Langkah selanjutnya adalah implementasi 3T (testing, tracing, treatment) untuk memisahkan kasus konfirmasi sebagai sumber penularan dari populasi sehat. Peningkatan jumlah tes yang merata sesuai dengan standar, pelacakan kontak yang intensif, dan isolasi pasien yang efektif harus lebih serius diupayakan.
Peningkatan kapasitas layanan kesehatan tetap krusial untuk menekan angka kematian.
Peningkatan kapasitas layanan kesehatan tetap krusial untuk menekan angka kematian. Peningkatan jumlah tempat tidur, obat-obatan terkini, dan peralatan seperti ventilator yang merata ke semua kabupaten dan kota menjadi kunci.
Alur perawatan harus ditetapkan dengan memprioritaskan pasien gejala sedang dan berat untuk dirawat di rumah sakit. Ketersediaan fasilitas perawatan non-rumah sakit perlu dijamin untuk mengefektifkan perawatan bagi pasien tak bergejala dan gejala ringan.
Untuk menjamin standar perawatan, kategorisasi dan zonasi rumah sakit dapat diterapkan. Kategorisasi ini membatasi kewenangan rumah sakit untuk merawat pasien sesuai dengan kemampuan sehingga pasien-benar-benar mendapatkan perawatan yang optimal sesuai dengan tingkat keparahan penyakit.
Pengalihfungsian rumah sakit dari rumah sakit umum menjadi rumah sakit khusus Covid dapat dilakukan untuk meningkatkan efektifvitas perawatan. Adanya rumah sakit khusus memudahkan mobilisasi dan distribusi sumber daya yang diperlukan sekaligus meniadakan kemungkinan terjadinya infeksi silang bagi pasien umum.

Joko Mulyanto
Tanpa upaya lebih serius dalam mengatasi tekanan terhadap sistem pelayanan kesehatan, angka kematian kasus Covid-19 akan terus meningkat dan kolapsnya sistem pelayanan kesehatan Indonesia adalah keniscayaan.
(Joko Mulyanto, Dosen dan Peneliti layanan kesehatan, Departemen Ilmu Kesehatan Masyarakat dan Kedokteran Komunitas, Fakultas Kedokteran, Universitas Jenderal Soedirman)